脳腫瘍
- 1.脳腫瘍の種類と頻度
-
頭蓋内に発生する腫瘍を総称して脳腫瘍と呼び、それには頭蓋内の組織から発生する「原発性脳腫瘍」と、頭蓋外の悪性腫瘍(癌)から転移してくる「転移性脳腫瘍」があります。発生頻度は、それぞれ1万人に数人程度といわれています。
- 2.原発性脳腫瘍の種類
-
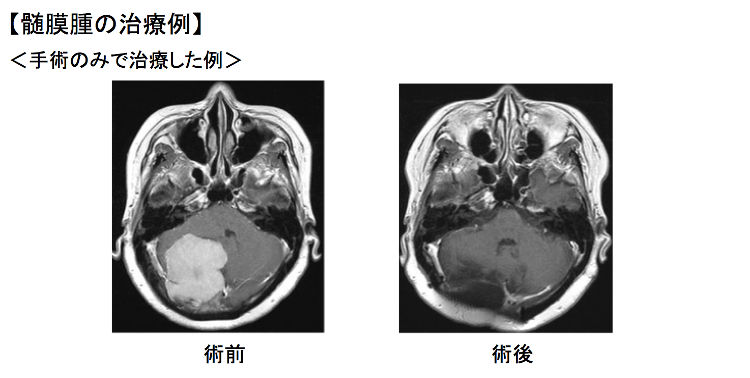
原発性脳腫瘍のうち、最も多いのは神経膠腫gliomaで、ゆっくり増殖するタイプから急速に増殖する悪性のタイプまで様々です。二番目に多いのが髄膜腫で、以下、下垂体腺腫、神経鞘腫、頭蓋咽頭腫等と続きます。成人に多く発生しますが、髄芽腫、頭蓋咽頭腫、胚細胞腫など小児に発生しやすい腫瘍もあります。
- 3.脳腫瘍の診断
-
1)症状
けいれん発作や、神経症状(片麻痺、言語障害、視野障害、聴力障害、精神症状など)、増強する頭痛や嘔吐などが比較的多い症状です。歩行時のふらつきやめまい、物忘れなどの比較的軽微な症状のこともあります。
2)画像診断
画像検査の中心は頭部CTまたはMRIです。CTかMRIのどちらを最初に行うか、またどちらが適しているかは症状や診察結果により変わリます。
3)組織診断、遺伝学的診断
画像だけで確定診断がつかない場合や治療方針の決定に必要な場合には、手術を行い腫瘍組織を取り出して診断します。病理専門医が顕微鏡で切片を観察して行う組織診断と、腫瘍組織の染色体や遺伝子異常を調べる遺伝学的検査・診断があり、治療方法の選択にも結びつく後者の有用性が近年注目されています。
http://www.neurosurgery.med.keio.ac.jp/medic/theme/brain_tumor_03.html
- 4.脳腫瘍の治療
-
1)手術
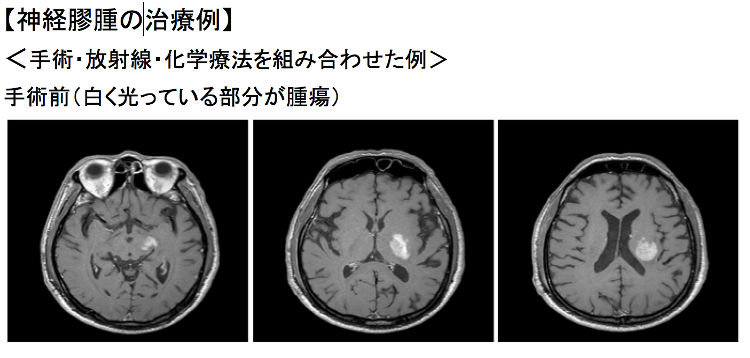
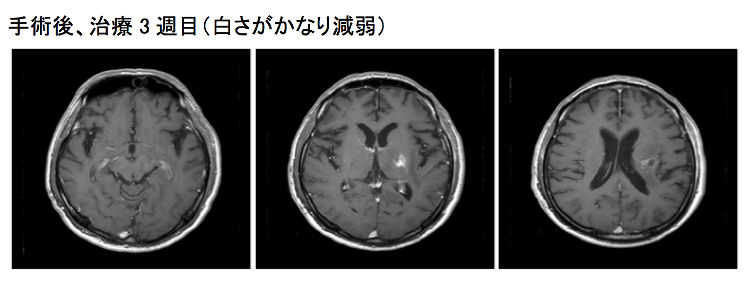
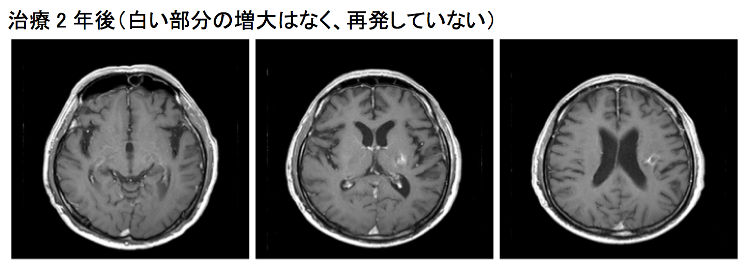
脳腫瘍は、悪性の場合にはもちろん、それ自体が良性でも周囲の脳を圧迫することで様々な神経学的症状を誘発しますので、可能な限り手術で摘出することがまず第一の治療となります。
2)放射線療法
手術に続いて行う後療法の代表です。通常は、手術で取りきれなかった腫瘍を縮小あるいは消滅させたり、再発を予防するために行いますが、手術が不可能な場合には最初に施行されることもあります。
近年では、ガンマー線を腫瘍組織に集中照射する「ガンマーナイフ」や、X線を分割して集中照射できる「サイバーナイフ」による定位放射線治療が比較的多く行われるようになりました。また、照射野内の放射線の強度を変化(変調)させて、治療に最も有効な方法で照射を行う強度変調放射線治療(IMRT)という方法もあります。
http://www.neurosurgery.med.keio.ac.jp/patient/method/imrt.html
3)化学療法
薬剤(いわゆる抗がん剤)による治療法です。注射と内服が中心ですが、近年は術中に腫瘍摘出腔に貼り付ける新たな薬剤もできました。腫瘍のタイプ(病理組織や遺伝子異常)により複数の薬を使い分けたり組み合わせて使用します。副作用としては、嘔気・嘔吐、食欲不振、脱毛、白血球減少(感染しやすくなる)、血小板減少(出血しやすくなる)などが一般的です。
4)免疫療法
個人の持つ免疫能(体内異物を排除しようとする反応)を応用した治療法です。インターフェロンの注射などが以前から行われてきましたが、近年は悪性腫瘍細胞だけを攻撃する免疫力を高めたり、腫瘍が成長するために必要な血管新生を抑制する免疫を高めたりする方法もあります。
http://www.neurosurgery.med.keio.ac.jp/medic/theme/brain_tumor_05.html
5)その他
温熱療法や遺伝子治療、ウイルス療法などの他、種々の先進治療が研究段階にあります。
-
当院では慶應義塾大学医学部脳神経外科学教室と連携して確実な診断を行い、必要に応じて神経内視鏡、手術ナビゲーション、術中モニター等の最新手法を用いて、腫瘍を専門とする医師による安全確実な手術を行うとともに、術後は最新のエビデンス(証拠)に基づく最も効果的な後療法をご提案致しますので、頭痛やふらつきなど、少しでも気になる症状がおありの際には、お気軽に脳神経外科外来をご受診ください。